Диспепсия у детей — распространенное расстройство пищеварительной системы с различными симптомами и причинами. Она может быть функциональной или органической, а проявления зависят от возраста ребенка, особенно у грудничков. В статье рассмотрим основные виды диспепсии: бродильную и токсическую, их симптомы и методы лечения. Знание этих аспектов поможет родителям и специалистам своевременно распознать проблему и принять меры для улучшения здоровья ребенка.
Что такое диспепсия
Диспепсия у детей — это расстройство пищеварительной системы, которое проявляется множеством симптомов и возникает из-за нарушений в функционировании органов желудочно-кишечного тракта. Эти нарушения могут быть следствием неправильного питания или различных заболеваний органов ЖКТ. В современной гастроэнтерологии синдром диспепсии рассматривается как предварительный диагноз, который используется на начальных этапах обследования. Дальнейшие исследования помогают врачам более точно интерпретировать этот термин и установить окончательный диагноз.
У малышей диспепсия чаще всего обусловлена незрелостью пищеварительных органов и возникает в результате несоответствующего питания.
Диспепсия у детей может быть вызвана различными факторами, и мнение врачей по этому вопросу разнообразно. Одной из основных причин расстройства является неправильное питание, включая переедание или употребление тяжелой пищи. Врачи также отмечают, что стресс и эмоциональные переживания могут негативно сказываться на пищеварении, особенно у детей, которые подвержены тревожности. Инфекционные заболевания, такие как гастроэнтерит, также могут стать причиной диспепсии. Кроме того, некоторые врачи указывают на возможность наличия аллергий или непереносимости определенных продуктов, что требует внимательного обследования. Важно, чтобы родители обращали внимание на симптомы и вовремя консультировались с педиатром, чтобы выявить истинные причины расстройства и предотвратить его повторение.
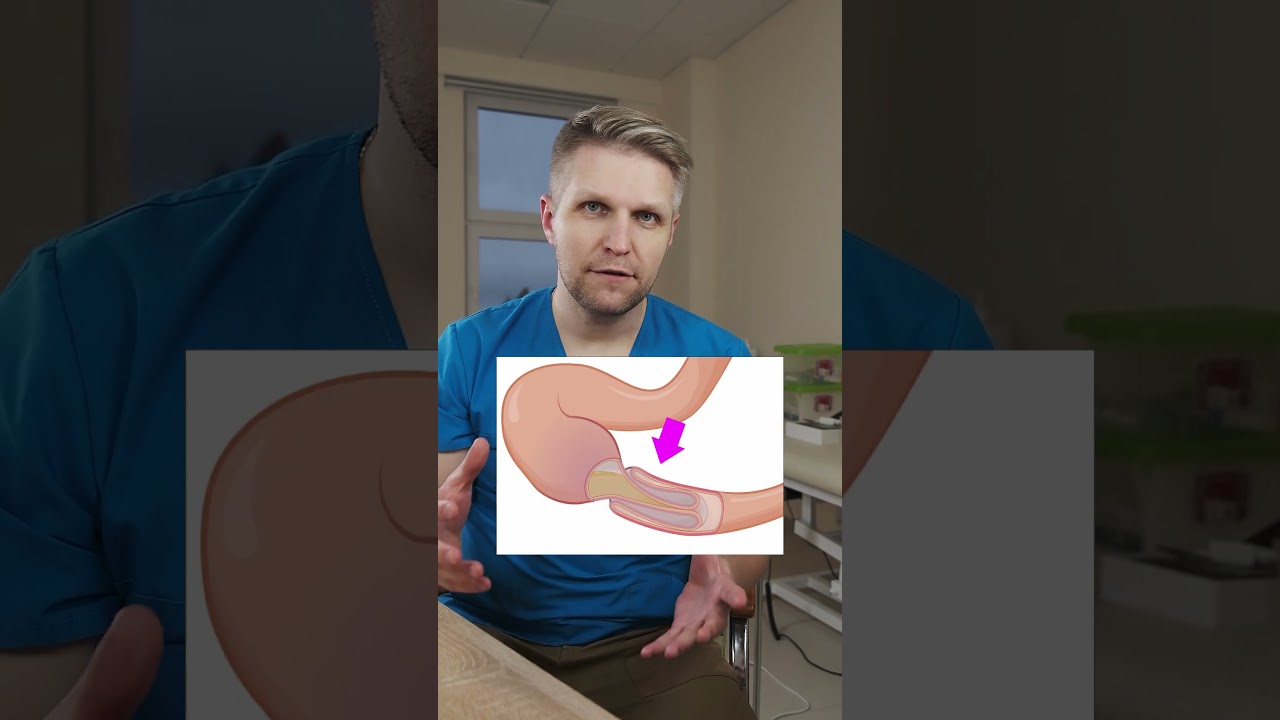
Классификация диспепсических расстройств: функциональные и органические типы
В зависимости от факторов, приводящих к нарушениям пищеварения, можно выделить две основные категории:
- Функциональная;
- Органическая.
Органическая форма возникает на фоне других заболеваний органов пищеварительной системы, таких как гастрит, дискинезия желчевыводящих путей, панкреатит, воспаление желчного пузыря и печени. Симптомы этой диспепсии более выражены и могут сохраняться длительное время. Функциональные расстройства пищеварения диагностируются у детей старше года, в то время как для малышей до 12 месяцев используется термин алиментарная диспепсия. В сущности, это одно и то же: такое расстройство связано с неправильным питанием, недостатком ферментов или другими заболеваниями, которые приводят к временным сбоям в нормальном процессе усвоения пищи.
Классификация функциональной диспепсии по причинам:
- Простая (алиментарная) — возникает из-за ошибок в питании:
- бродильная — преобладание углеводов в рационе;
- гнилостная — избыток белковых продуктов;
- жировая (мыльная или стеаторея) — большое количество жирной пищи;
- Ферментативная:
- гастрогенная (желудочная) — нехватка желудочных ферментов;
- панкреатогенная (панкреатическая) — недостаток ферментов поджелудочной железы;
- гепатогенная (печёночная) — нарушение выделения желчи;
- энтерогенная (кишечная) — недостаток пищеварительных соков в кишечнике;
- Диспепсия, возникающая из-за нарушений всасывания питательных веществ в кишечнике при мальабсорбции (врождённая патология);
- Токсическая — может развиться вследствие невылеченной простой формы расстройства;
- Диспепсия на фоне кишечной инфекции — например, сальмонеллёза, шигеллёза и других;
- Парентеральная (интоксикационная) — причиной могут быть другие заболевания (например, грипп, воспаление лёгких, отит) или острое отравление токсичными веществами.
В зависимости от проявлений выделяют 4 типа течения алиментарной диспепсии:
- язвенноподобный;
- рефлюксоподобный;
- дискинетический;
- неспецифический.
| Категория причин | Возможные причины | Описание/Примеры |
|---|---|---|
| Функциональные причины | Нарушения моторики ЖКТ | Замедленное опорожнение желудка, ускоренный транзит пищи, спазмы кишечника. |
| Повышенная чувствительность к боли | Висцеральная гиперчувствительность, когда обычные ощущения воспринимаются как боль. | |
| Нарушения нервной регуляции | Дисбаланс вегетативной нервной системы, стресс, тревога. | |
| Неправильное питание | Переедание, употребление жирной, острой, жареной пищи, газированных напитков, продуктов, вызывающих газообразование. | |
| Недостаточное пережевывание пищи | Затрудняет процесс пищеварения. | |
| Органические причины | Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) | Заброс содержимого желудка в пищевод, вызывающий изжогу, отрыжку, боли. |
| Язвенная болезнь желудка и двенадцатиперстной кишки | Повреждение слизистой оболочки, вызывающее боль, тошноту, рвоту. | |
| Гастрит, дуоденит | Воспаление слизистой оболочки желудка или двенадцатиперстной кишки. | |
| Инфекции ЖКТ | Бактериальные (например, Helicobacter pylori), вирусные, паразитарные инфекции. | |
| Пищевая аллергия или непереносимость | Непереносимость лактозы, глютена, аллергия на определенные продукты. | |
| Заболевания желчевыводящих путей | Дискинезия желчевыводящих путей, холецистит. | |
| Заболевания поджелудочной железы | Панкреатит, недостаточность ферментов поджелудочной железы. | |
| Заболевания кишечника | Воспалительные заболевания кишечника (болезнь Крона, язвенный колит), целиакия. | |
| Прием некоторых лекарственных препаратов | НПВС (нестероидные противовоспалительные средства), антибиотики, препараты железа. | |
| Психогенные причины | Стресс, тревога, депрессия | Эмоциональные факторы могут влиять на работу ЖКТ, вызывая или усугубляя диспепсию. |
| Школьный стресс, семейные проблемы | Психологическое напряжение у детей. |
Видео — Что такое диспепсия

Причины и факторы развития
У новорожденных физиологический диспепсический синдром проявляется на 3-5 день жизни и связан с процессом адаптации к окружающей среде. Это временное состояние считается «пограничным» для новорожденного.
Проблемы с пищеварением у детей до года чаще всего возникают из-за неправильного питания:
- несоблюдение режима кормления;
- переедание;
- однообразное и недостаточное питание;
- резкий переход на искусственное вскармливание или использование некачественных смесей;
- неправильное питание матери, кормящей грудью;
- слишком раннее введение прикорма (до 3-4 месяцев).
У маленьких детей органы пищеварения настроены на усвоение пищи определенного состава и объема, поэтому любые отклонения могут привести к сбоям в работе желудочно-кишечного тракта.
Перегревание ребенка также может стать причиной расстройства пищеварения, так как повышенные потери электролитов с потом снижают кислотность желудочного сока.
Если алиментарную диспепсию не лечить, она может перейти в токсическую форму, при которой происходит всасывание ядовитых веществ, образующихся в результате бактериального обмена, что приводит к общей интоксикации и нарушению работы всех систем организма. Токсическая форма расстройства пищеварения может также развиться на фоне кишечной инфекции.
Парентеральная форма возникает вторично из-за воздействия вирусов или бактерий, вызвавших другое заболевание у ребенка.
У детей постарше и подростков алиментарная диспепсия чаще всего связана с неправильным режимом питания, частым употреблением фаст-фуда, соленых и жирных блюд, копченостей, сладких перекусов и едой «на ходу». Функциональные диспепсические расстройства также могут быть вызваны стрессом, значительными эмоциональными и учебными нагрузками.
Диспепсия может возникнуть у любого ребенка, но особенно подвержены ей дети, родившиеся преждевременно, с перинатальным поражением нервной системы, гипотрофией, анемией, гиповитаминозом, а также страдающие рахитом или имеющие предрасположенность к аллергии и диатезам.
С симптомами диспепсии могут также проявляться глистные инвазии, такие как энтеробиоз, аскаридоз и лямблиоз.
Симптомы расстройства в детском возрасте
У малышей в возрасте до одного года простая диспепсия может возникать внезапно или с предшествующими признаками: беспокойством, беспричинным плачем, отказом от груди или снижением аппетита, а также срыгиваниями. Вскоре частота стула увеличивается до 5–8 раз в день, а испражнения становятся жидкими, зловонными и неоднородными, с различными примесями.
Характер стула зависит от причин, вызвавших расстройство:
- При бродильной форме стул становится водянистым, пенистым, с зелёным оттенком и кислым запахом. Малыш страдает от повышенного газообразования, колик, а в животе слышны урчания.
- При перекорме белковой пищей (гнилостной диспепсии) испражнения рыхлые, не обильные, тёмные, могут быть сероватого цвета, с комочками и резким неприятным запахом, как и выделяемые газы. Для этой формы расстройства характерны длительные поносы.
- При стеаторее (жировой диспепсии) стул имеет жирный блеск, светлый цвет и может быть обесцвеченным.
При любом виде расстройства у ребёнка наблюдается вздутие живота, частое отхождение газов, обильные срыгивания и возможная рвота. Кишечные колики проявляются болями перед опорожнением кишечника — малыш плачет и сучит ножками. Из-за отказа от еды ребёнок теряет в весе. Обычная алиментарная диспепсия может длиться от 2 до 7 дней. В этот период у малыша может развиться стоматит, молочница, а также часто возникают опрелости.
Если ребёнок ослаблен или функциональное расстройство пищеварения не получает необходимого лечения, может развиться токсическая диспепсия. Ей присущи следующие симптомы:
- высокая температура;
- сильная рвота;
- жидкий стул, учащённый до 15–20 раз в сутки.
Обезвоживание приводит к резкому снижению веса, западению большого родничка, снижению тургора (упругости) кожи, нарушению рефлексов и пересыханию слизистых оболочек. Существует риск возникновения судорог и потери сознания. Это состояние может привести к коме, и ребёнок может погибнуть.
У детей старшего возраста расстройства пищеварения проявляются болевыми ощущениями, которые возникают периодически в области эпигастрия, чаще после еды. Ребёнок может жаловаться на тошноту, снижение аппетита, чувство переполненности желудка, изжогу, отрыжку, понос или запор. Эти симптомы усиливаются на фоне перегрузок или стрессов и могут сопровождаться головными болями, головокружением и потливостью.
В зависимости от клинической картины функциональные нарушения могут проявляться в четырёх вариантах:
- Язвенноподобный — проявляется болями в области желудка, которые уменьшаются после приёма пищи или спазмолитиков и антацидных средств;
- Дискинетический — характеризуется неприятными ощущениями в эпигастрии, усиливающимися после еды, чувством переедания, повышенным газообразованием и непереносимостью некоторых продуктов;
- Рефлюксоподобный — проявляется тошнотой, рвотой, срыгиваниями, отрыжкой, изжогой и метеоризмом;
- Неспецифический — может проявляться симптомами, характерными для других вариантов клинической картины.
Диагностика
Диагноз устанавливается педиатром или детским гастроэнтерологом. В первую очередь специалист пытается различить органическую и функциональную диспепсию.
Для этого проводятся следующие исследования:
- УЗИ органов брюшной полости;
- рентген желудка;
- эзофагогастродуоденоскопия (для детей старше 7 лет);
- диагностика H. pylori, в основном с помощью неинвазивного дыхательного теста;
- электрогастрография для оценки моторной активности желудка.
Эти обследования помогают отличить простую диспепсию от острых кишечных инфекций, дисбактериоза и неотложных хирургических состояний, таких как острый живот (аппендицит, острый пиелонефрит, пилороспазм, гепатит), а также хронические заболевания ЖКТ, включая гастродуоденит, холецистит, панкреатит, энтероколит, эзофагит и язвенную болезнь.
Лабораторные исследования включают общий анализ крови и мочи, биохимический анализ крови, копрограмму, бактериологический посев кала и анализ кала на яйца глистов.
Биохимический анализ крови назначается для оценки функционального состояния печени и поджелудочной железы.
Отрицательные результаты анализа кала на яйца глистов и соскоба с перианальных складок помогают исключить паразитарные инфекции.
Копрограмма позволяет оценить работу органов пищеварения и тип расстройства:
- при бродильной диспепсии кал имеет низкую кислотность и высокий уровень йодофильной флоры;
- при гнилостной форме — щелочную реакцию кала и повышенное содержание детрита;
- при стеаторее — высокое содержание жирных кислот и значительное количество нейтрального жира.
Окончательный диагноз ставится на основе осмотра ребенка, опроса родителей (когда начались проблемы с пищеварением, были ли нарушения в питании, какие симптомы преобладают), а также данных инструментальных и лабораторных исследований, которые исключают органические поражения ЖКТ.
Для детей старшего возраста рекомендуется консультация детского невропатолога и психолога, так как расстройства пищеварения у них часто связаны с нарушениями в работе нервной системы.
Лечение диспепсии
Если вы заметили признаки проблем с пищеварением, не стоит заниматься самолечением, поскольку симптомы могут указывать на инфекционные или хирургические заболевания. Важно обратиться к педиатру.
Основой терапии алиментарного расстройства является соблюдение диеты. Лекарственное лечение направлено на снятие болевого синдрома и восстановление нормальной моторики желудочно-кишечного тракта.
Лекарства для лечения диспепсического расстройства
Легкие формы заболевания можно лечить в домашних условиях, однако детей с токсической формой диспепсии обязательно госпитализируют.
Используемые препараты:
- Ферменты помогают восстановить процесс пищеварения:
- Креон;
- Панцитрат;
- Пролипаза;
- Панкреатин в порошковой форме.
- Прокинетики способствуют нормализации сокращений пищевода и желудка, устраняя такие симптомы, как отрыжка, тошнота, рвота и другие дискомфортные ощущения:
- Мотилиум;
- Цизаприд;
- Церукал (не рекомендуется для детей младше 2 лет);
- Для уменьшения метеоризма (избыточного газообразования) назначаются:
- Эспумизан;
- Инфакол;
- Боботик;
- капли Дисфлатил;
- Сорбенты необходимы для быстрого выведения токсинов из организма:
- Смекта;
- Энтеросгель;
- Полифепан;
- Фильтрум;
- Спазмолитики применяются при выраженном болевом синдроме:
- Риабал;
- Но-шпа;
- Папаверин;
- Комплексный растительный препарат Иберогаст зарекомендовал себя как эффективное средство для лечения расстройств пищеварения;
- После перенесенной диспепсии детям назначаются препараты, содержащие бифидо- и лактобактерии:
- Линекс;
- Лактобактерин;
- Бифидумбактерин;
- Энтерожермина.
Галерея — Препараты для лечения недуга
При наличии болей в животе и вздутии можно воспользоваться газоотводной трубкой, приложить сухой тёплый компресс к животу или сделать массаж.
Токсическую диспепсию лечат в стационаре. Для восстановления жидкости у детей назначают инфузионную терапию с использованием солевых и плазмозамещающих растворов, таких как раствор Рингера, физраствор, 5% раствор глюкозы и Гемодез. Также применяются антибиотики и симптоматические препараты — жаропонижающие, сердечно-сосудистые и противосудорожные средства. В тяжелых случаях может быть оправдано использование кортикостероидов.
Уход за больным ребенком требует особого внимания. Важно поддерживать комфортную температуру в комнате, проводить необходимые гигиенические процедуры и создавать спокойную психологическую атмосферу. Необходимо внимательно следить за состоянием малыша, фиксировать все изменения в его самочувствии и осматривать каловые и рвотные массы.
Диета
Необходимо сразу исключить продукты, вызвавшие расстройство. У младенцев 1–2 кормления заменяются водно-чайной паузой, а остальные приёмы пищи уменьшаются в объёме: за один раз ребёнок должен получать не более 70 мл материнского молока или адаптированной кисломолочной смеси.
Во время водно-чайной паузы малышу следует предлагать растворы — Регидрон, 5% раствор глюкозы или специальные детские чаи и отвары, такие как морковно-рисовый отвар или Семолин (производства ХиПП). Также можно самостоятельно приготовить рисовый отвар или морковный суп. Если у ребёнка наблюдается рвота, жидкость следует давать по 1–2 чайные ложки с небольшими интервалами (10–15 минут). Общий объём растворов должен составлять 150 мл на 1 кг веса ребёнка. К 5–6 дню после начала болезни объём пищи постепенно увеличивают до прежнего уровня. Прикормы не вводят в течение двух недель, а затем начинают осторожно добавлять только те, которые малыш хорошо переносил до болезни.
Для детей старшего возраста в начале лечения рекомендуется соблюдать диету No 1 (щадящее питание при болях в желудке) или No 4 (питание при диарее). После исчезновения симптомов диспепсии ребёнка переводят на более разнообразное питание No 5, исключая жирные, жареные, копчёные и острые блюда.
Диета No 4 направлена на снижение химического и механического раздражения кишечника и уменьшение бродильных процессов. Все блюда готовятся на пару или отвариваются, подаются в протёртом виде. Диетическое питание должно содержать достаточное количество белка и сниженное количество жиров и углеводов. Исключаются продукты, способные вызвать брожение — молоко, бобовые, сладкие блюда, свежие фрукты, овощи, ягоды, зелень, а также те, что усиливают секрецию пищеварительных соков — острые закуски, пряности, соусы и копчёности.
Приём пищи должен быть дробным — часто и небольшими порциями (5–6 раз в день).
Народные средства
Для облегчения симптомов диспепсии отлично подходит рисовый отвар. Слизь, образующаяся при варке риса, обладает обволакивающим эффектом, защищая слизистую оболочку кишечника и способствуя её быстрому восстановлению.
Для приготовления отвара необходимо взять стакан очищенного риса и залить его пятью стаканами воды. Варить на медленном огне до полного разваривания. Готовый отвар следует процедить и давать в тёплом виде: детям до года — по 1 чайной ложке, а детям старшего возраста — по 2 столовые ложки каждые два часа.
При диспепсических расстройствах полезен морковный суп. Пектины, содержащиеся в моркови, действуют как сорбенты, адсорбируя токсины, газы и продукты неполного переваривания пищи. Полкилограмма очищенной моркови нужно варить в литре воды в течение двух часов с добавлением 3 граммов соли. Отваренную морковь следует протереть через сито, а полученное пюре разбавить кипячёной водой до одного литра. Давать малышу по 1 чайной ложке.
При метеоризме хорошим средством является настой из семян укропа. Три столовые ложки семян заливают полулитром кипятка, настаивают, отжимают и процеживают. Малышу дают по 1 чайной ложке, а детям постарше — по 2 столовые ложки четыре раза в день до еды.
Ромашковый настой эффективно снимает воспаление и спазмы. Две чайные ложки цветков аптечной ромашки заливают стаканом кипятка, настаивают три часа, процеживают и дают ребёнку по столовой ложке в тёплом виде.
Можно также приготовить настой из ромашки и мяты. Мята помогает устранить симптомы диспепсии, действуя как прокинетик. Для этого берут по чайной ложке цветков ромашки и травы мяты, заливают стаканом кипятка, настаивают, отжимают и процеживают, давая малышу перед едой.
Мятный настой можно готовить и без добавок. Столовую ложку мятного сырья заливают стаканом кипятка и настаивают в течение 30 минут. Пьют как чай в тёплом виде до еды.
Сбор из ромашки, душицы и тысячелистника рекомендуется для детей старшего возраста. Сырьё берут в равных частях, две чайные ложки заваривают горячей водой, ставят на водяную баню на 10 минут, процеживают и доводят полученный отвар до первоначального объёма (250 мл). Дают ребёнку по 2 столовые ложки через 60 минут после еды или за полчаса до еды.
Детям старше 7 лет можно предложить средство от поноса из гранатовой кожуры. Чайную ложку высушенных корок граната заливают стаканом кипятка и настаивают в течение часа. Полученный настой дают детям трижды в день по десертной ложке.
Галерея — народные средства лечения
Необходимо учитывать, что лечение диспепсического расстройства у детей исключительно с помощью домашних или народных средств не является достаточным. Обязательно требуется консультация педиатра.
Прогноз лечения, осложнения, последствия
Алиментарная диспепсия обычно завершается полным выздоровлением в течение 3–7 дней и не вызывает никаких осложнений или последствий. Однако у ослабленных детей из группы риска простое расстройство может перерасти в токсическую форму, и в таком случае исход диспепсии будет зависеть от своевременности и качества медицинской помощи.
Исход органической и парентеральной форм напрямую связан с основным заболеванием, которое стало причиной нарушения пищеварения.
Своевременное обращение за медицинской помощью делает прогноз для любой формы диспепсии положительным.
Функциональное расстройство у маленького ребенка может привести к потере веса и значительному снижению аппетита. Если острая диспепсия не лечится, то сильная диарея и рвота могут вызвать обезвоживание, что негативно сказывается на работе всех внутренних органов и может привести к необратимым последствиям. Хроническая диспепсия, возникающая из-за постоянных ошибок в питании, может стать причиной заболеваний органов желудочно-кишечного тракта.
Профилактика диспепсии у детей
Чтобы избежать проблем с пищеварением у младенцев, необходимо наладить режим и объем питания, скорректировать рацион матери при грудном вскармливании, вовремя вводить прикорм и использовать адаптированные смеси для детей на искусственном вскармливании. Важно не допускать перекармливания и перегрева малыша, а также чаще проводить время на свежем воздухе.
Для детей более старшего возраста крайне важно придерживаться правильного режима питания, избегать излишнего употребления фаст-фуда, газированных напитков и других нездоровых продуктов. Следует также организовать режим физической активности и отдыха, минимизировать стрессовые ситуации и психоэмоциональное напряжение.
Видео — Доктор Комаровский о болях в животе у ребёнка
Чтобы избежать необходимости лечить ребенка, родителям следует серьезно подойти к организации питания малыша. Профилактика заболеваний всегда проще, чем лечение их последствий. Заботьтесь о здоровье своего ребенка, и вам не придется обращаться за консультацией к врачам.

Роль психоэмоционального состояния в развитии диспепсии
Диспепсия у детей может быть вызвана множеством факторов, и одним из них является психоэмоциональное состояние ребенка. Психологические и эмоциональные аспекты играют важную роль в функционировании желудочно-кишечного тракта, что может привести к различным расстройствам, включая диспепсию.
Стресс, тревога и депрессия могут оказывать значительное влияние на пищеварительную систему. У детей, особенно в период адаптации к новым условиям, таким как начало школы или изменения в семейной обстановке, может возникать повышенный уровень стресса. Это, в свою очередь, может привести к нарушению моторики желудка и кишечника, что проявляется в виде болей в животе, вздутия, тошноты и других симптомов диспепсии.
Кроме того, эмоциональное состояние ребенка может влиять на его аппетит и пищевые привычки. Дети, испытывающие стресс, могут либо переедать, либо, наоборот, отказываться от пищи, что также может способствовать развитию диспепсии. Неправильное питание, вызванное эмоциональными факторами, может привести к недостатку необходимых питательных веществ, что дополнительно усугубляет проблему.
Важно отметить, что у детей, страдающих от диспепсии, часто наблюдаются сопутствующие психические расстройства, такие как тревожные расстройства или депрессия. Эти состояния могут создавать замкнутый круг: диспепсия вызывает стресс и беспокойство, что, в свою очередь, усугубляет симптомы диспепсии. Поэтому при лечении диспепсии у детей необходимо учитывать не только физические, но и психологические аспекты.
Психотерапия и методы релаксации могут быть полезными для детей, страдающих от диспепсии, вызванной психоэмоциональными факторами. Родителям следует обращать внимание на эмоциональное состояние своих детей, поддерживать их и, при необходимости, обращаться за помощью к специалистам. Это поможет не только улучшить общее состояние ребенка, но и снизить риск возникновения диспепсии в будущем.
Влияние питания и образа жизни на диспепсию
Питание и образ жизни играют ключевую роль в развитии диспепсии у детей. Неправильный рацион, недостаток необходимых питательных веществ, а также особенности режима дня могут способствовать возникновению и усугублению симптомов данного расстройства.
Одним из основных факторов, вызывающих диспепсию, является несбалансированное питание. Употребление большого количества жирной, жареной или острой пищи может привести к нарушению работы желудочно-кишечного тракта. Дети, которые предпочитают фастфуд, сладости и газированные напитки, чаще страдают от диспепсии, так как такие продукты могут вызывать избыточное образование газов, вздутие живота и дискомфорт.
Кроме того, недостаток клетчатки в рационе может привести к замедлению пищеварения и запорам, что также может способствовать развитию диспепсии. Важно, чтобы в рационе ребенка присутствовали свежие фрукты, овощи, цельнозерновые продукты и другие источники клетчатки, которые помогают поддерживать нормальную работу кишечника.
Режим питания также имеет значение. Нерегулярные приемы пищи, пропуск завтраков или поздние ужины могут негативно сказаться на пищеварении. Дети, которые едят на ходу или перед телевизором, чаще сталкиваются с проблемами пищеварения, так как это может привести к недостаточному пережевыванию пищи и, как следствие, к ее плохому усвоению.
Кроме питания, на диспепсию могут влиять и другие аспекты образа жизни. Стресс и эмоциональное напряжение, с которыми дети могут сталкиваться в школе или в кругу сверстников, также могут оказывать влияние на работу желудка и кишечника. Дети, испытывающие стресс, могут жаловаться на боли в животе, тошноту и другие симптомы диспепсии.
Физическая активность играет важную роль в поддержании нормального пищеварения. Дети, ведущие малоподвижный образ жизни, чаще страдают от запоров и других расстройств, связанных с пищеварением. Регулярные физические нагрузки способствуют улучшению перистальтики кишечника и общему состоянию здоровья.
Таким образом, для профилактики и лечения диспепсии у детей необходимо уделять внимание не только качеству и количеству пищи, но и режиму питания, а также образу жизни в целом. Сбалансированное питание, регулярные приемы пищи, физическая активность и управление стрессом могут значительно снизить риск возникновения диспепсии и улучшить качество жизни ребенка.
Советы родителям по наблюдению за симптомами диспепсии
Диспепсия у детей может проявляться различными симптомами, и родителям важно быть внимательными к изменениям в состоянии здоровья своих детей. Наблюдение за симптомами диспепсии поможет своевременно выявить проблему и обратиться за медицинской помощью. Вот несколько советов, которые помогут родителям в этом процессе.
1. Ведение дневника симптомов: Рекомендуется вести дневник, в котором будут фиксироваться все проявления диспепсии, такие как боли в животе, тошнота, рвота, изжога или вздутие. Записывайте время появления симптомов, их продолжительность и возможные триггеры, такие как определенные продукты питания или стрессовые ситуации.
2. Обращение внимания на питание: Следите за тем, что ест ваш ребенок. Определенные продукты могут вызывать или усугублять диспепсию. Обратите внимание на наличие в рационе жирной, острой или кислой пищи, а также газированных напитков. Попробуйте исключить подозрительные продукты и наблюдайте за изменениями в состоянии ребенка.
3. Оценка эмоционального состояния: Диспепсия может быть связана не только с физическими факторами, но и с эмоциональным состоянием ребенка. Стресс, тревога или депрессия могут усугублять симптомы. Обратите внимание на поведение ребенка, его настроение и уровень стресса, особенно в период учебы или изменений в жизни.
4. Наблюдение за физической активностью: Регулярная физическая активность может помочь улучшить пищеварение и снизить симптомы диспепсии. Убедитесь, что ваш ребенок ведет активный образ жизни, и поощряйте его заниматься спортом или играть на свежем воздухе.
5. Консультация с врачом: Если симптомы диспепсии продолжаются более нескольких дней или становятся более выраженными, важно обратиться к врачу. Специалист сможет провести необходимые обследования, чтобы исключить серьезные заболевания и назначить соответствующее лечение.
6. Обсуждение с педагогами: Если ваш ребенок испытывает трудности в школе, связанные с диспепсией, обсудите ситуацию с учителями или школьным психологом. Они могут предложить поддержку и помочь создать комфортные условия для обучения.
Следуя этим рекомендациям, родители смогут более эффективно наблюдать за симптомами диспепсии у своих детей и своевременно реагировать на изменения в их состоянии. Это поможет не только улучшить качество жизни ребенка, но и предотвратить возможные осложнения, связанные с расстройством пищеварения.











