Острый гайморит — воспаление гайморовых пазух, которое может ухудшить качество жизни. Важно распознать его симптомы и причины, чтобы избежать осложнений и эффективно лечить недуг. В статье рассмотрим виды острого гайморита, его причины, основные симптомы, методы диагностики и лечения, а также профилактические меры для снижения риска повторного появления заболевания. Эта информация полезна как пациентам, так и медицинским специалистам для лучшего понимания патологии.
Описание острого гайморита
Острый гайморит — это воспаление, которое происходит в придаточных носовых пазухах. Данная патология часто возникает из-за несвоевременного лечения простуды.
В носовых пазухах находится особый секрет, который играет важную роль в их функционировании. Под воздействием различных факторов слизь может накапливаться и не выводиться, что создает благоприятные условия для размножения вредоносных бактерий.
Часто гайморит также называют верхнечелюстным синуситом.
Врачи подчеркивают важность своевременной диагностики острого гайморита, так как запущенные случаи могут привести к серьезным осложнениям. Симптомы, такие как сильная головная боль, заложенность носа и выделения из носовых пазух, требуют немедленного обращения к специалисту. Лор-врачи рекомендуют проводить рентгенографию или компьютерную томографию для точного определения состояния пазух. Важно не только выявить заболевание, но и начать лечение как можно скорее. Обычно терапия включает антибиотики, противовоспалительные препараты и промывание носа. Врачам известно, что игнорирование симптомов может привести к хроническому гаймориту, что значительно усложняет лечение. Поэтому регулярные осмотры и внимание к своему здоровью играют ключевую роль в профилактике и устранении этой болезни.

Классификация заболевания: двусторонний, катаральный, гнойный, одонтогенный и другие формы
Существует несколько форм болезни, классифицируемых по типу воспалительного процесса:
- катаральный тип — воспаление возникает из-за вирусной инфекции, к которой впоследствии могут присоединиться бактерии;
- гнойный тип — воспалительный процесс развивается в результате бактериального заражения.
В зависимости от локализации выделяют:
- односторонний гайморит, который может быть левосторонним (с поражением левой стороны) или правосторонним (с поражением правой стороны);
- двусторонний гайморит, затрагивающий обе носовые пазухи.
Также существует классификация по способу проникновения патогенных микроорганизмов:
- гематогенный тип — инфекция проникает в носовые пазухи через кровеносные сосуды;
- травматический гайморит — воспаление возникает в результате травм или попадания инородных тел в пазуху;
- одонтогенный тип — заболевание связано с проблемами в полости рта и развивается на их фоне;
- риногенный гайморит — является следствием невылеченного насморка.
| Симптомы | Возможные причины | Рекомендуемые действия |
|---|---|---|
| Заложенность носа, густые выделения (желтые, зеленые) | Бактериальная или вирусная инфекция, аллергия, полипы | Обратиться к ЛОР-врачу, промывание носа солевым раствором, сосудосуживающие капли (кратковременно) |
| Боль или давление в области лба, щек, глаз | Воспаление пазух, отек слизистой | Прием обезболивающих (парацетамол, ибупрофен), теплые компрессы, ингаляции |
| Головная боль, усиливающаяся при наклоне головы | Накопление гноя в пазухах, повышение давления | Консультация врача, возможно назначение антибиотиков, муколитиков |
| Повышение температуры тела, общая слабость | Инфекционный процесс, интоксикация организма | Постельный режим, обильное питье, жаропонижающие средства |
| Снижение обоняния, неприятный запах изо рта | Хроническое воспаление, нарушение оттока слизи | Длительное лечение под контролем врача, возможно хирургическое вмешательство |
| Кашель, особенно ночью | Стекание слизи по задней стенке глотки | Промывание носа, увлажнение воздуха, отхаркивающие средства |
| Боль в зубах верхней челюсти | Распространение воспаления на корни зубов | Консультация стоматолога, лечение основного заболевания |
Причины появления
Гайморит может развиться под воздействием различных факторов:
- неправильное лечение острых респираторных заболеваний, простуды или отсутствие необходимой терапии при этих состояниях;
- искривление носовой перегородки и другие аномалии анатомического строения носа;
- снижение эффективности работы иммунной системы;
- аденоиды — состояние, при котором наблюдается увеличение глоточной миндалины;
- воспалительные процессы в зубах, такие как периодонтит и пульпит;
- неудачное удаление зуба, которое может привести к повреждению костной ткани между пазухой и корнем зуба;
- некачественное лечение корневых каналов, когда пломбировочный материал или инструменты попадают в носовую пазуху.

Признаки и симптомы
На начальном этапе острого гайморита можно наблюдать следующие симптомы:
- болезненные ощущения в области лба;
- снижение обоняния;
- выделения, представляющие собой слизь, реже — слизисто-гнойные;
- затрудненное дыхание.
С прогрессированием заболевания состояние пациента ухудшается, и появляются новые признаки:
- повышенная температура;
- температура тела свыше 38 °C;
- отеки мягких тканей лица и век;
- интенсивные болезненные ощущения в области пазух;
- сильная головная боль.
Особенности одонтогенной формы заключаются в том, что у пациента часто возникает боль при нажатии на зуб, ставший причиной заболевания. Выделения из носа могут быть редкими или полностью отсутствовать.
Методы диагностики
Для диагностики гайморита и получения детальной информации о состоянии пациента применяются следующие методы:
- общий осмотр: отоларинголог проводит беседу с пациентом и осматривает носовую полость;
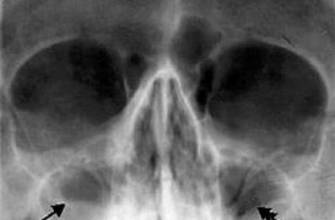
- рентгенография: исследуется анатомия пазух, выявляются кисты и инородные объекты;
- магнитно-резонансная и компьютерная томография: определяются размеры пазух, выявляются осложнения и наличие жидкости;
- эндоскопическое исследование: с использованием эндоскопа анализируется структура носовых пазух и берется образец для дальнейшего изучения;
- ультразвуковое исследование: устанавливается объем гнойного содержимого и анализируется форма носовых пазух;
- пункция: альтернативный метод, используемый в случае невозможности применения вышеперечисленных способов. Прокол выполняется через носовой проход, с помощью иглы берется материал для анализа.
Дифференциальная диагностика — таблица
| Симптом | Локализация болевых ощущений | Результаты риноскопии | Результаты рентгенографии |
| Гайморит | в области щек и зубов | наличие полипов, выделения в среднем носовом проходе | затемнение верхнечелюстной пазухи |
| Сфеноидит | головная боль, отдающая в затылок и теменную область | при задней риноскопии наблюдаются ограниченные участки гипертрофии носовой перегородки и раковин, выделения стекают в глотку | затемнение основной пазухи |
| Фронтит | в области надбровья и при нажатии на глазничную стенку лобной пазухи | скопление выделений под средней носовой раковиной | затемнение лобной пазухи |
| Этмоидит | в области корня носа | полипы, выделения в среднем и нижнем носовых проходах | затемнение ячеек решетчатой кости |
Как лечат такую патологию: медикаментозная терапия
В зависимости от разновидности гайморита, врач может рекомендовать следующие медикаменты:
- Сосудосуживающие препараты (Тизин, Нафтизин, Фармазолин, Отривин). Эти средства помогают устранить отёчность в носу, что облегчает процесс отведения слизи.
- Антибиотики (Азитромицин, Аугментин, Амоксиклав). Данные лекарства эффективны при наличии бактериальной инфекции, которая стала причиной гайморита.
- Антигистаминные препараты (Хлоропирамин, Эбастин). Они способствуют снижению отёчности в носовых пазухах.
- Антисептики (Хлоргексидин, Фурацилин, Мирамистин). Эти растворы применяются для промывания носа.
- Назальные спреи (Аквалор, Аквамарис). Специальные средства на основе морской соли, предназначенные для промывания носовых проходов.
- Кортикостероиды (Беконазе, Назонекс, Назарел). Эти препараты обладают противовоспалительным действием.
- Анальгетики (Нурофен, Ибупрофен). Они помогают снизить температуру и устранить болевые ощущения.
- Муколитики (Ринофлуимуцил, Флуимуцил, Мукодин). Эти средства разжижают слизь, что облегчает её выведение из пазух.
Физиотерапия
В дополнение к основному лечению применяются физиотерапевтические методы. К ним относятся следующие техники:
- магнитотерапия — активизирует местное кровообращение и снижает отёчность слизистой оболочки;
- ультравысокочастотная терапия (УВЧ) — способствует расширению капилляров, что улучшает отток слизи;
- электрофорез — ионы лекарственных препаратов, проникая через кожу, оказывают лечебное действие;
- ультрафиолетовая терапия (УФО) — данная процедура усиливает миграцию лейкоцитов к месту воспаления;
- ингаляции — это метод введения медикаментов в придаточные носовые пазухи.
Вмешательство хирурга: прокол, эндоскопическая гайморотомия
Оперативное вмешательство необходимо в следующих ситуациях:
- если нарушена проходимость соустья пазухи — требуется удаление полипов, кист или инородных тел;
- при одонтогенном гайморите — необходимо изолировать пазуху от ротовой полости;
- если возникли вторичные осложнения или существует высокий риск распространения гноя на соседние области.
Для лечения пациентов применяются следующие методы:
- Прокол. Эта процедура не только позволяет взять образец слизи для анализа, но и помогает удалить гнойное содержимое.
- Эндоскопическая гайморотомия. Операция осуществляется через естественные отверстия, что значительно снижает риск травм. Данная методика показана для восстановления проходимости соустья пазухи.
Народная медицина для домашнего применения
Народные методы следует использовать с осторожностью, предварительно обсудив их с врачом. Существует множество средств, и для каждого вида острого гайморита можно подобрать эффективное лечение.
Настой для ингаляций
Для создания травяного настоя вам понадобятся следующие компоненты:
- шалфей лекарственный — 2 столовые ложки;
- лаванда — 2 столовые ложки;
- череда трёхраздельная — 1 столовая ложка;
- зверобой — 2 столовые ложки;
- тысячелистник обыкновенный — 1 столовая ложка;
- эвкалипт — 1 столовая ложка;
- ромашка аптечная — 2 столовые ложки.
Процесс приготовления средства включает в себя несколько шагов:
- Измельчите все ингредиенты и тщательно смешайте их в указанных пропорциях.
- Возьмите 3 столовые ложки полученной смеси и добавьте в 2 литра кипящей воды, дайте настояться в течение 30 минут.
- Хорошо перемешайте настой и процедите его.
Это средство рекомендуется использовать для ингаляций шесть раз в день по 100 мл.
Мазь из лука и живицы
В состав данного средства входят следующие компоненты:
- одна луковица;
- 200 граммов растёртой еловой живицы;
- 50 граммов оливкового масла.
Процесс приготовления:
- Сначала объедините все указанные ингредиенты.
- Затем нагрейте смесь, доведя её до кипения.
- После этого дайте лекарству остыть.
Полученная смесь идеально подходит для обработки слизистой оболочки носа.
Масла для закапывания носа
Масла шиповника и облепихи богаты витаминами и ценными веществами. При остром гайморите достаточно закапывать нос этими средствами шесть раз в день.
Гомеопатия
Для терапии острого гайморита можно использовать следующие гомеопатические средства:
- Циннабсин. Этот препарат оказывает иммуностимулирующее и противовоспалительное действие.
- Эуфорбиум композитум. Лекарственное средство способствует облегчению дыхания и снижению выраженности воспалительного процесса.
- Арсеникум йодатум. Применяется при обильном выделении гноя и повышенной температуре тела.
Особенности протекания, диагностики и лечения гайморита при беременности и лактации
Во время беременности и кормления грудью у женщин проявляются те же симптомы, что и у других взрослых. Тем не менее, влияние заболеваний на организм значительно, поскольку заложенность носа и затрудненное дыхание могут вызвать изменения в давлении и нехватку кислорода. Это может негативно отразиться на здоровье будущего малыша.
Диагностика в период беременности имеет свои особенности. Использование рентгеновских методов может быть опасным, так как радиация может оказать вредное воздействие на плод.
В некоторых случаях единственным способом получения необходимой информации становится пункция, которая помогает устранить воспалительный процесс в пазухах и получить образцы для дальнейшего анализа.
Существуют также трудности с выбором лекарств для лечения гайморита в период беременности и лактации. Часто используемые сосудосуживающие средства в это время не рекомендуются. Врачи назначают их крайне редко. Что касается антибиотиков, предпочтение отдается местным препаратам, которые вводятся непосредственно в гайморову пазуху. По рекомендации врача могут быть использованы:
- антисептики;
- антигистаминные средства;
- солевые и травяные растворы для промывания.
Заболевание у детей
Дети в возрасте до 3–4 лет редко страдают от острого гайморита. Это объясняется тем, что их пазухи ещё не полностью сформированы, что снижает вероятность воспалительных процессов. Заболевание чаще наблюдается у детей старше 5 лет, и его симптомы схожи с теми, что проявляются у взрослых.
Для диагностики гайморита у детей рекомендуется проводить рентгенографию — этот метод является безболезненным и эффективным. Пункция, напротив, может быть опасной, так как существует риск повреждения пазухи и возникновения осложнений, поэтому её используют крайне редко.
Правильный выбор медикаментов играет важную роль, как и в случае гайморита у беременных. Назначать препараты должен только врач, так как самостоятельное использование лекарств может усугубить состояние.
Прогнозы и осложнения
Успех лечения обеспечен при его своевременном начале. На начальных стадиях заболевания можно избежать пункции и других процедур, достаточно лишь выявить недуг и обратиться за медицинской помощью. Затяжное течение воспалительного процесса может вызвать ряд осложнений:
- пневмония;
- менингит;
- энцефалит;
- поражение слуховых и зрительных органов.
Профилактические мероприятия
Предотвратить возникновение болезни гораздо проще, чем заниматься её лечением. Чтобы снизить риск развития острого гайморита, следует соблюдать несколько простых рекомендаций:
- избегать переохлаждения — холод способствует проникновению вредоносных микроорганизмов;
- укреплять иммунитет, особенно в осенне-зимний период;
- поддерживать оптимальную влажность в помещениях — сухой воздух может привести к пересыханию слизистых носа;
- заботиться о здоровье зубов и десен;
- своевременно лечить простудные заболевания.
Видеоролик о гайморите: что важно знать?
Избавиться от острого гайморита несложно, но это возможно только при условии, что пациент заботится о своем здоровье и активно работает над своим выздоровлением. Комплексный подход к лечению позволяет достичь положительных результатов в короткие сроки, достаточно следовать указаниям врача и предотвращать повторное заражение.
https://youtube.com/watch?v=zf1MzNwFEzo
Роль иммунной системы в развитии острого гайморита
Иммунная система играет ключевую роль в защите организма от инфекций и воспалений, включая острый гайморит. Гайморит, представляющий собой воспаление слизистой оболочки гайморовых пазух, может возникнуть в результате вирусной, бактериальной или грибковой инфекции. В этом контексте важно понимать, как функционирует иммунная система и как она реагирует на патогены, вызывающие данное заболевание.
При попадании в организм инфекционных агентов, иммунная система активирует ряд защитных механизмов. Первоначально, на уровне слизистой оболочки носа и пазух, происходит выделение слизистых секретов, которые помогают захватывать и удалять микробы. В этом процессе участвуют клетки, вырабатывающие антитела, а также фагоциты — клетки, способные поглощать и уничтожать патогенные микроорганизмы.
При остром гайморите иммунный ответ может быть недостаточно эффективным, что приводит к размножению бактерий и развитию воспалительного процесса. Одной из причин снижения иммунной активности может быть предшествующая вирусная инфекция, например, грипп или простуда, которая ослабляет защитные функции организма. В результате этого создаются благоприятные условия для бактериальной флоры, что может привести к развитию острого гайморита.
Кроме того, факторы, такие как аллергические реакции, курение, загрязненная окружающая среда и хронические заболевания, могут негативно влиять на иммунный ответ. Например, аллергический ринит может вызывать отек слизистой оболочки, что затрудняет дренаж гайморовых пазух и способствует накоплению слизи, создавая идеальные условия для размножения бактерий.
Важно отметить, что у людей с ослабленной иммунной системой, например, у пациентов с ВИЧ/СПИДом, диабетом или другими хроническими заболеваниями, риск развития острого гайморита значительно выше. В таких случаях инфекция может протекать более тяжело и требовать более агрессивного лечения.
Для диагностики острого гайморита и оценки состояния иммунной системы могут быть проведены различные исследования, включая анализы крови, которые помогут определить уровень воспалительных маркеров и наличие инфекционного процесса. Важно также учитывать, что своевременное обращение к врачу и адекватное лечение могут значительно улучшить прогноз и предотвратить развитие осложнений.
Таким образом, понимание роли иммунной системы в развитии острого гайморита позволяет не только выявить причины заболевания, но и разработать эффективные стратегии его профилактики и лечения. Поддержание иммунной системы в здоровом состоянии, соблюдение правил личной гигиены и своевременное лечение респираторных инфекций могут существенно снизить риск развития данного заболевания.
Психологические аспекты и влияние стресса на течение заболевания
Психологические аспекты играют значительную роль в течении острого гайморита, так как эмоциональное состояние пациента может влиять на иммунный ответ организма и, следовательно, на процесс выздоровления. Стресс, тревога и депрессия могут ослаблять иммунную систему, что делает организм более уязвимым к инфекциям, включая воспаление околоносовых пазух.
Исследования показывают, что высокий уровень стресса может усугублять симптомы гайморита, такие как головная боль, заложенность носа и общее недомогание. Когда человек находится в состоянии стресса, его организм вырабатывает кортизол — гормон, который в больших количествах может подавлять иммунный ответ. Это приводит к тому, что воспалительные процессы в организме могут затягиваться, а симптомы гайморита становятся более выраженными.
Кроме того, психологическое состояние пациента может влиять на его восприятие боли и дискомфорта. Люди, находящиеся в состоянии стресса, могут воспринимать симптомы гайморита как более интенсивные и болезненные, что может привести к дополнительному беспокойству и ухудшению общего состояния. Важно отметить, что эмоциональное состояние также может влиять на соблюдение режима лечения: пациенты, испытывающие стресс, могут быть менее склонны следовать рекомендациям врачей, что может замедлить процесс выздоровления.
Для улучшения состояния пациентов с острым гайморитом важно учитывать не только физические, но и психологические аспекты. Психотерапия, методы релаксации, такие как медитация и йога, могут помочь снизить уровень стресса и улучшить общее самочувствие. Также полезно уделять внимание поддержанию здорового образа жизни, включая правильное питание, физическую активность и достаточный сон, что в свою очередь способствует укреплению иммунной системы и более быстрому выздоровлению.
В заключение, важно понимать, что острый гайморит — это не только физическое заболевание, но и состояние, которое может быть усугублено психологическими факторами. Комплексный подход к лечению, включающий как медицинские, так и психологические методы, может значительно повысить эффективность терапии и улучшить качество жизни пациента.
Советы по восстановлению после лечения острого гайморита
После успешного лечения острого гайморита важно уделить внимание восстановлению, чтобы избежать рецидивов и укрепить иммунную систему. Вот несколько рекомендаций, которые помогут вам быстрее вернуться к нормальной жизни.
1. Соблюдение режима дня
Организм нуждается в отдыхе для восстановления сил. Постарайтесь придерживаться режима сна и бодрствования, чтобы обеспечить полноценный отдых. Рекомендуется спать не менее 7-8 часов в сутки.
2. Правильное питание
Сбалансированное питание играет ключевую роль в восстановлении. Включите в рацион продукты, богатые витаминами и минералами, особенно витамином C (цитрусовые, киви, ягоды) и цинком (орехи, семена, морепродукты). Избегайте тяжелой, жирной и острой пищи, которая может раздражать слизистую оболочку носа.
3. Увлажнение воздуха
Сухой воздух может усугубить симптомы и замедлить процесс восстановления. Используйте увлажнители воздуха, особенно в зимний период, когда отопление может сушить воздух в помещениях. Регулярное проветривание также поможет поддерживать оптимальный уровень влажности.
4. Физиотерапия
После острого гайморита может быть полезно пройти курс физиотерапии. Процедуры, такие как ингаляции, УВЧ-терапия или лазерная терапия, могут способствовать улучшению кровообращения и восстановлению слизистой оболочки.
5. Избегание аллергенов и раздражителей
После перенесенного гайморита важно избегать факторов, которые могут вызвать аллергические реакции или раздражение слизистой. Это включает в себя табачный дым, пыль, химические вещества и сильные запахи. Если у вас есть аллергия, постарайтесь минимизировать контакт с аллергенами.
6. Регулярные прогулки на свежем воздухе
Прогулки на свежем воздухе способствуют улучшению общего состояния организма и укреплению иммунной системы. Выбирайте спокойные маршруты, избегая мест с большим скоплением людей, особенно в период эпидемий.
7. Консультации с врачом
Не забывайте о регулярных визитах к врачу для контроля состояния здоровья. Если у вас возникают какие-либо симптомы, такие как головная боль, заложенность носа или выделения из носа, не откладывайте обращение к специалисту.
8. Укрепление иммунной системы
Для предотвращения рецидивов острого гайморита важно укреплять иммунную систему. Это можно сделать с помощью физических упражнений, закаливания, а также приема витаминов и минералов по рекомендации врача.
Следуя этим рекомендациям, вы сможете значительно ускорить процесс восстановления после острого гайморита и снизить риск повторного заболевания. Заботьтесь о своем здоровье и не пренебрегайте профилактическими мерами!